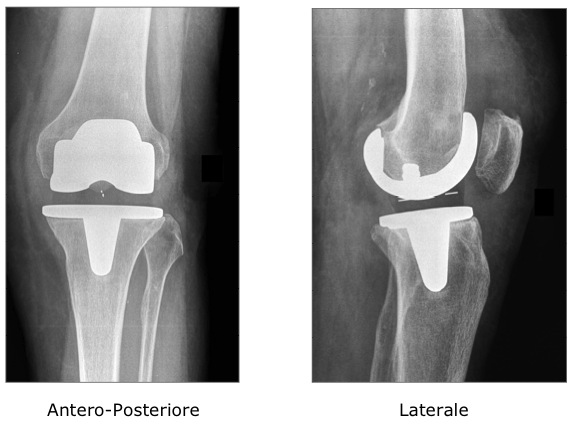
Artroprotesi di Ginocchio
Recupero della funzionalità articolare
Un ginocchio libero dal dolore, stabile e mobile abbastanza da consentire una normale funzione ed attività, è oggi un traguardo raggiungibile dal paziente grazie al suo chirurgo ortopedico.
Premessa
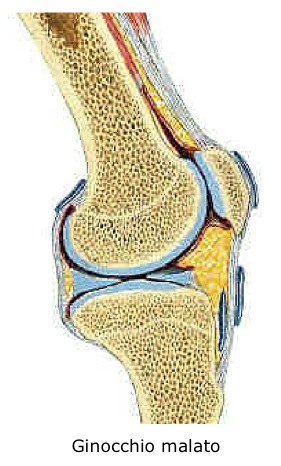
Il dolore cronico all’articolazione del ginocchio può invalidare persone di ogni età, rendendo loro difficile e doloroso anche il semplice camminare o alzarsi da una sedia.
Uno dei principali motivi del dolore deriva dalla perdita della normale congruenza delle superfici articolari, con abrasioni a carico del rivestimento cartilagineo, la cui funzione è proprio quella di rendere levigate e scorrevoli tali superfici.
Molteplici patologie possono condurre a tale situazione: la più comune e frequente è l’artrite in senso lato, che comprende sia le forme a probabile origine meccanica (conseguenti ad alterazioni strutturali congenite), sia le forme degenerative (gonartrosi idiopatica), sia le forme acquisite (necrosi ischemiche, traumi, osteoporosi, ecc.). Altre frequenti cause sono le artriti infiammatorie (artrite reumatoide, psoriasica, ecc.).
Articolazione normale e protesi
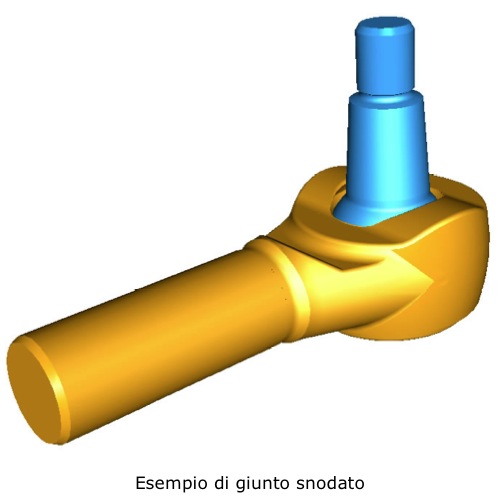
Un’articolazione è assimilabile ad un giunto meccanico che permette a due parti ossee rivestite di cartilagine di ruotare o scorrere l’una sull’altra.
L’articolazione del ginocchio in particolare consente una notevole motilità congiunta ad un altrettanto ragguardevole solidità.
La protesi di sostituzione del ginocchio ricrea dal lato femorale una nuova superficie di rivestimento che si articola a livello tibiale con una nuova superficie concava, nel rispetto della stabilità meccanica e biologica.
Da un punto di vista puramente meccanico, si tratta di una soluzione semplice. In realtà c’è stato un enorme lavoro di studio e ricerca da parte di medici e di ingegneri per arrivare, con un continuo e costante miglioramento, allo stato attuale dell’arte. Si sono integrate molte nozioni tecniche della ricerca ingegneristica, metallurgica, biologica, medico-ortopedica.
Se infatti è piuttosto semplice immaginare di sostituire la giunzione meccanica, non bisogna dimenticare che le parti con le quali sostituiamo la funzione articolare, devono ancorarsi ed integrarsi al substrato biologico che è dato dall’osso ricevente; e, infine, essere resa funzionante dai muscoli, che sono il vero motore della nuova articolazione.
A questo motore (i muscoli) deve essere dato particolare rilievo sia dal chirurgo che dal fisiatra e dal paziente; da essi dipende gran parte del risultato.
La scelta della protesi
Il chirurgo, sulla base dell’esame clinico e radiografico, saprà stabilire la necessità dell’intervento in funzione della patologia, dell’età e delle aspettative del paziente. I dati raccolti orientano nella scelta del tipo di protesi più indicata al caso specifico.
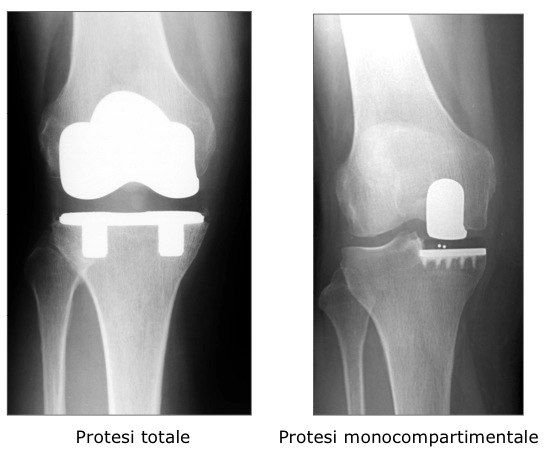
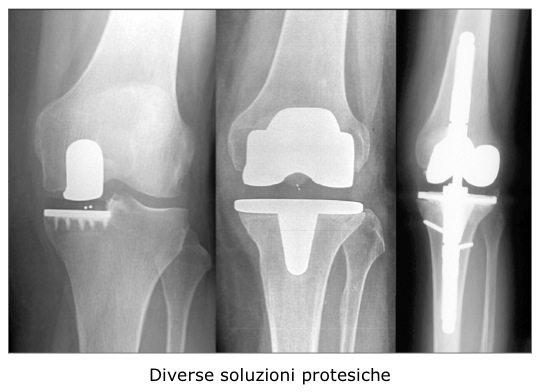
Tra le soluzioni proposte esistono protesi totali, dove tutta l’articolazione viene sostituita, o protesi monocompartimentali dove invece si sostituisce soltanto “metà” articolazione. Quanto ai materiali di cui sono composte le protesi, distinguiamo per semplicità protesi non cementate, ovvero ad ancoraggio diretto osso-protesi, e protesi cementate, legate all’osso mediante cemento acrilico.
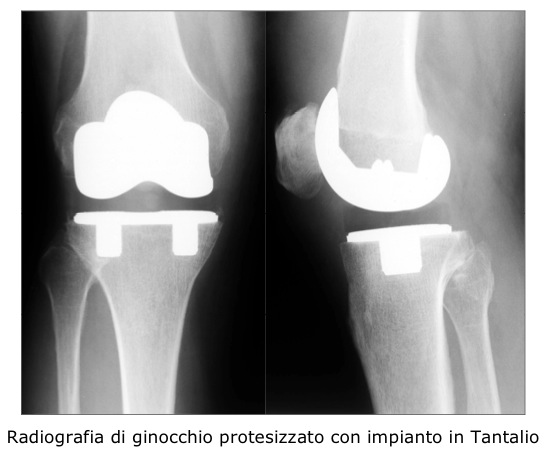
Per l’ancoraggio delle protesi non cementate, il materiale che attualmente riunisce in sé le migliori caratteristiche è la lega di titanio.
Le protesi cementate sono invece costituite di preferenza da leghe metalliche a maggiore rigidità (es. ProtasulÒ-S30 FeCrNiMnMo) per esigenze di accoppiamento con il cemento.
La Comunità Europea, attraverso il sistema di norme I.S.O., vigila sulla qualità e biocompatibilità dei materiali impiegati. La scelta del tipo di protesi varia in funzione dell’età, della patologia, della qualità dell’osso ricevente ed è comunque sempre affidata all’esperienza del chirurgo.
La domanda più frequente che il paziente rivolge riguarda la durata dell’impianto. Le variabili che contribuiscono a un buon risultato sono di ordine biologico, meccanico e di tecnica chirurgica. Si può affermare che la buona premessa biologica e meccanico-tribologica consentono risultati duraturi nel tempo in percentuali molto elevate.
La protesi è modulare (formata di vari pezzi assemblati), di modo che l’usura o la rottura di una componente non implica la sostituzione di tutto l’impianto, se non in rari casi.
Prima dell’intervento
Il buon esito dell’intervento chirurgico non è legato al solo atto operatorio: sarà necessaria, prima della proposta chirurgica, un’attenta valutazione clinica da parte del medico di famiglia, a cui spetta il non facile compito di correggere condizioni sfavorevoli, come ad esempio un eccesso ponderale, diabete, affezioni cardiocircolatorie e vascolari. Molto importante bonificare eventuali focolai di infezioni (ascessi dentari, cistiti) che potrebbero influenzare negativamente il successo dell’impianto. Nel caso di patologie vascolari note è necessaria visita specialistica ed esami strumentali (eco-doppler agli arti inferiori o ad altri distretti).
E’ importante mantenere tonica la muscolatura dell’ arto inferiore per facilitare il recupero dopo l’intervento, mediante ginnastica articolare e muscolare. Per evitare sovraccarico e grave dolore, usare canadese o canadesi; praticare inoltre ginnastica vascolare e, qualora il dolore sia insopportabile, utilizzare FANS sia per sedare il dolore sia per evitare l’allettamento e l’atrofia muscolare.
L’auto-prelievo del sangue, quando possibile, evita i rischi che comporta il sangue omologo. Esso verrà restituito, a necessità, nel decorso postoperatorio. Anche durante l’intervento le perdite ematiche vengono recuperate. Consigliamo sempre di munirsi di calze elastiche “anti-trombo”, che dovranno essere indossate il giorno stesso dell’intervento.
Il paziente deve essere conscio che esistono comunque dei rischi generici e specifici attinenti all’intervento chirurgico. Il rischio varia a seconda dell’età e delle condizioni generali e locali. La nostra struttura indica un rischio globale dello 0,4% circa. Questo rischio comprende le infezioni e il rischio tromboembolico. Molti hanno sentito parlare di “rigetto” dell’impianto da parte dell’organismo. In verità, l’incompatibilità all’impianto è rarissima e può essere testata preventivamente attraverso le prove allergometriche.
Sono perlopiù delle infezioni periprotesiche che possono essere curate con antibiotici o con revisioni in uno o due tempi. La percentuale di tale complicanza è compresa nello 0,4% anzidetto.
L’igiene personale é molto importante: gran parte dei microbi potenzialmente pericolosi sono stanziali della nostra pelle. E’ quindi importante alcuni giorni prima dell’intervento curare particolarmente l’igiene (con numerosi bagni o docce), e al momento del ricovero portare biancheria pulita per almeno 2 giorni.
L’intervento
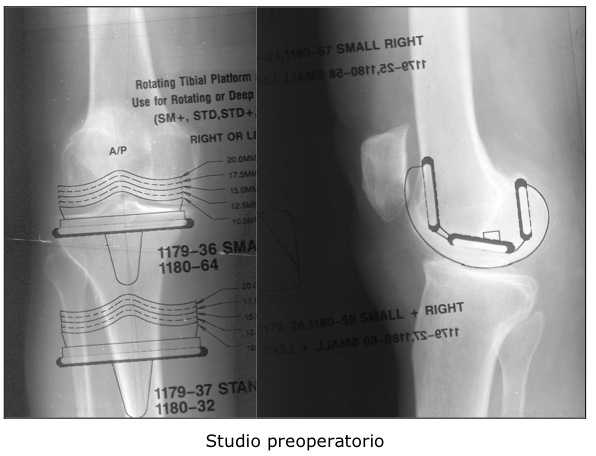
Prima dell’intervento viene valutata la radiografia e fatta la pianificazione preoperatoria. E’ in questa fase che il chirurgo sceglie definitivamente la protesi.
L’intervento viene praticato normalmente in anestesia peridurale; é facoltà comunque dell’anestesista scegliere l’anestesia più adatta al caso.
Dopo l’intervento
L’intervento sarà seguito da una breve degenza in ospedale (in media 10 giorni): durante i primi due giorni di riposo a letto saranno eseguiti esercizi di mobilizzazione passiva ed attiva. A necessità, il paziente può fruire della stazione eretta più precocemente (1 giorno). E’ importante nel postoperatorio un relativo “isolamento” del soggetto per evitare infezioni. Ciò vuol dire visite rare e programmate dei parenti.
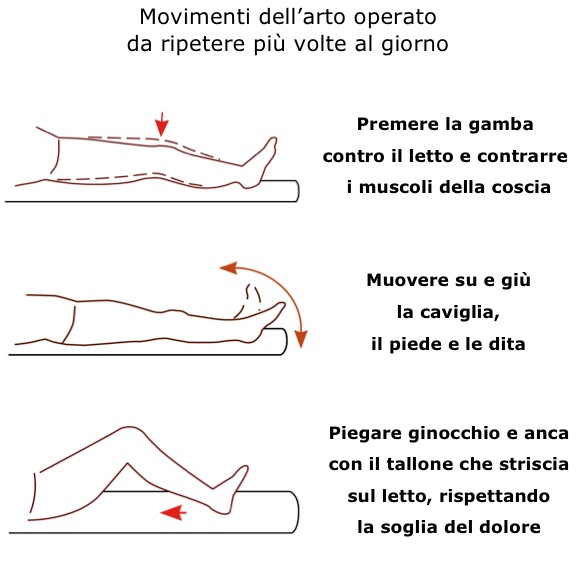
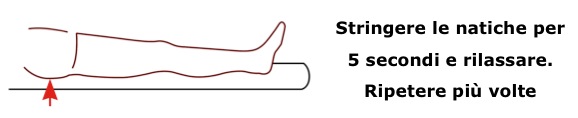 In seconda – terza giornata, si rimuovono i drenaggi e il paziente inizia la deambulazione assistita da due canadesi con carico variabile a seconda delle indicazioni del chirurgo. In casi particolari (es. grandi revisioni o interventi complicati) al paziente non sarà concesso il carico per periodi a programmarsi.
In seconda – terza giornata, si rimuovono i drenaggi e il paziente inizia la deambulazione assistita da due canadesi con carico variabile a seconda delle indicazioni del chirurgo. In casi particolari (es. grandi revisioni o interventi complicati) al paziente non sarà concesso il carico per periodi a programmarsi.
Per la ripresa del cammino é importante attenersi scrupolosamente alle indicazioni date dai medici e terapisti riguardo il carico e l’uso di ausili.
Nota: sono sconsigliate le stampelle con appoggio ascellare.
Dimissioni
Alla dimissione sarà consegnato dal chirurgo un documento contenente le informazioni relative alla protesi impiantata, i consigli per una corretta riabilitazione e per una specifica fisioterapia.
Finalmente a casa
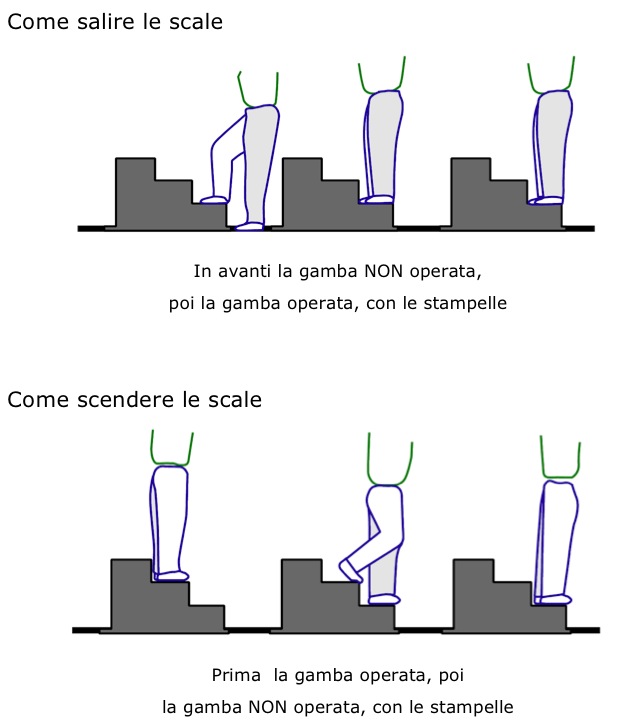
Alla dimissione il paziente godrà, generalmente, di una autonomia funzionale sufficiente ad assolvere i comuni atti quotidiani della vita, compresa la possibilità di deambulare e salire le scale, aiutandosi semplicemente con due bastoni canadesi.
 ATTENZIONE ai pericoli domestici (tappeti, cera, scarpe inadatte, animali domestici, cavi elettrici). Le scarpe devono essere CHIUSE e con SUOLA ANTI-SDRUCCIOLO e TACCO BASSO (inizialmente potrebbero andare bene le pantofole).
ATTENZIONE ai pericoli domestici (tappeti, cera, scarpe inadatte, animali domestici, cavi elettrici). Le scarpe devono essere CHIUSE e con SUOLA ANTI-SDRUCCIOLO e TACCO BASSO (inizialmente potrebbero andare bene le pantofole).
Come salire sulla cyclette
Regolare l’altezza della sella in modo tale che il movimento dell’arto non incontri difficoltà o resistenza. Inizialmente é opportuno farsi aiutare da un familiare nel salire e scendere dalla cyclette.
Come preservare la protesi
• Non aumentare di peso
• Non portare pesi eccessivi
• Presentarsi ai controlli periodici dello specialista
• Condurre una vita attiva, facendo gli esercizi insegnati dal fisioterapista, passeggiate, nuoto, cyclette, bicicletta
• Eliminare qualsiasi fonte di infezione (appendicite, cistite, colecistite,…) con una adeguata terapia
• Terapia con antibiotici nel caso in cui si provochino delle infezioni (endoscopie, cateterismi, chirurgia dentaria, infiltrazioni, ferite lacero contuse sporche, …).
Il portatore di artroprotesi dovrà eseguire
visite periodiche di controllo clinico e radiografico,
secondo il seguente protocollo:
E’ importante seguire questo protocollo soprattutto per prevenire l’insorgenza di eventuali disturbi a carico dell’articolazione sostituita. Attraverso il controllo RX, soprattutto se letto in sequenza e mediante il confronto con i radiogrammi precedenti, si possono infatti identificare segni precoci riguardo il composito osso-protesi.
La diagnosi precoce consente di individuare eventuali problemi; é nostra esperienza che quando il paziente portatore di artroprotesi si rivolge allo specialista per disturbi clinici, spesso il quadro radiografico e quindi la situazione ossea é già compromessa.
E’ importante quindi che il paziente si sottoponga ai controlli clinici corredato della documentazione radiografica completa: si rivolga al Suo Medico Curante per richiedere un esame radiografico del ginocchio operato in antero-posteriore (AP) e in laterale (LL).
In conclusione
Ai giorni nostri la sostituzione protesica si può con tranquillità proporre come intervento di elezione per la risoluzione della maggior parte della patologia artrosica del ginocchio. L’intervento di artroprotesi consente una rapida e pressoché completa ripresa funzionale.
Significativo è il fatto che già dopo 3 o 4 giorni dall’intervento il paziente può iniziare la deambulazione e nell’arco di 3-4 mesi è generalmente in grado di riprendere una discreta attività lavorativa.
Il recupero completo, con possibilità di dedicarsi ad attività fisiche impegnative, avviene di solito in 6-8 mesi.
Nota: Il presente opuscolo ha carattere puramente informativo: si rimanda al medico specialista ogni decisione sulla opportunità di un intervento di artroprotesi.